12月3日,安徽省医疗保障局发布“关于芜湖市第二人民医院违规使用医保基金问题情况的通报”:
2023年7月18日,安徽省医疗保障局接到杨某某信访举报件,反映芜湖市第二人民医院在其父因脑出血住院期间通过虚构、串换诊疗服务等方式违法违规使用医保基金。省医疗保障局高度重视,在做好数据筛查分析基础上,于8月8日与芜湖市医保局组成20余人的省市联合检查组进驻该院,对举报人父亲住院期间医院收费和医保报销情况进行全面核查。通过病历核查、现场询问及数据比对等方式,核查出举报涉及的15个问题中有10个问题基本属实。
经查,该院存在过度诊疗、过度检查、超量开药、重复收费、套用收费、超标准收费等问题,涉及违规医疗总费用21.82万元,其中违规使用医保基金18.70万元。为维护医保基金安全,保护患者合法权益,根据该院与芜湖市医保部门签订的定点医疗机构医保服务协议,芜湖市医保局先行按协议进行了处理:一是全额追回违规使用的医保基金,并按30%顶格扣罚违约金56074.41元;二是约谈医院有关负责人,责令其立即整改;三是分别移交公安、卫健部门进一步核查处理。目前,以上各项处理措施均已完成。同时,芜湖市医保局已按照《医疗保障基金使用监督管理条例》,启动行政处罚程序。在对举报问题开展核查的同时,省市联合检查组举一反三,对该院2022年4月1日—2023年5月31日医保基金使用情况进行了全面延伸检查,目前正在进一步核实,后续将按程序依法依规严肃处理。
9月25日,芜湖市医保局依据《安徽省医疗保障基金监督管理举报线索处理实施细则(试行)》,将核查和处理情况以监管告知书形式书面反馈给举报人。按照《安徽省违法违规使用医疗保障基金举报奖励办法》,给予举报人5364.04元举报奖励。我们欢迎社会各界对定点医药机构医保基金使用情况进行监督,对于查实的问题,我们将严肃处理,绝不姑息。
相关报道:
名校博士自述:我是怎样查出医院多收医疗费的
11月底,一位患者家属向记者提供了一份特殊的医保监管告知书。
告知书显示:安徽省及芜湖市医保部门向芜湖市第二人民医院追回18.69万元医保基金,处违约金5.6万元;芜湖市第二人民医院退还3.12万元患者自付费用。
11月28日,芜湖市医保局、芜湖市第二人民医院相关工作人员向记者确认了上述信息。目前医保局已将该案移交公安机关、卫健部门处理。
这起违规使用医保基金案件的特别之处在于,它仅涉及一位患者,且由患者家属以统计模型方式查出,并由医保部门确认。
该患者因脑出血在芜湖市第二人民医院重症监护病房(ICU)治疗了117天,医保结算了75.9万元,患者自费21.9万元。
患者家属怀疑医疗费用偏高,经过对住院资料的统计模型分析,家属发现,医院涉嫌存在虚构医药服务项目、超量开药、重复收费、串换药品、将不属于医保范围的医药费用纳入医保等违法违规使用医保基金的行为。
这名患者家属在自述中表示,自己是科研工作者,法学博士,也接受过一点经济学训练。在芜湖市第二人民医院住院治疗的自己父亲。
父亲因糖尿病、肾病、尿毒症等,2022年3月19日被紧急送往芜湖二院,被诊断为丘脑出血破入脑室,后于2022年7月12日转入他院接受进一步治疗,最终因病医治无效于2022年10月14日凌晨去世,终年54岁。
治疗期间共住院117天,经历三次开颅手术,一直在医院ICU(重症医学科)治疗,绝大部分时间处于深度昏迷状态,家人无法陪护,也无法看到。
“最初怀疑医院违规收费的是母亲和姑妈,我母亲每天都会问(医护人员)父亲有没有做透析?我姑妈是老会计,她每次交完费用,会让ICU的护士打一个单子,看看上面的费用结余。累积了数十张单子之后,做了一个Excel表,根据国家医保目录和芜湖市医保支付的有关政策,推算出每天需要自费的大致比例。”
“据表格显示,排除手术,在不需要透析时,我爸爸在ICU维持治疗每天需自费1000元;在需要血液透析/连续性血液净化的情况下,每天需自费2000元。”
“但自2022年6月14日开始,ICU时任护士长和护士轮番打电话,说账上钱不够,要交钱,我姑妈感到很不合理后多次向市民服务中心医保窗口询问。中心工作人员建议我们向涉事医院核实。” 患者家属表示。
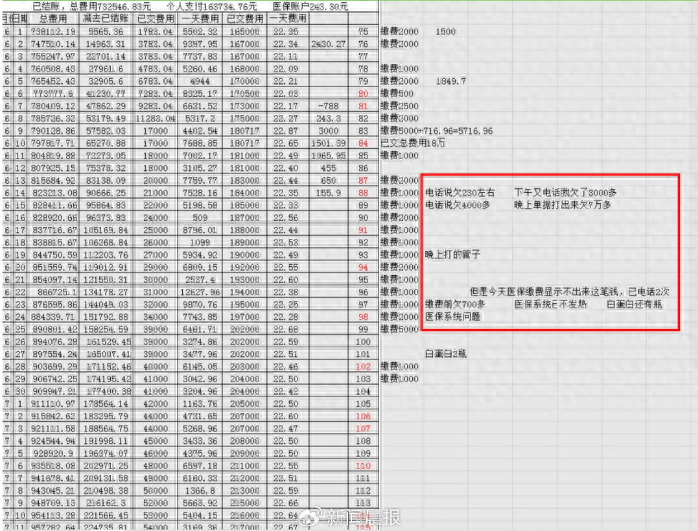
经过对住院资料的统计模型分析,家属发现,医院涉嫌存在虚构医药服务项目、超量开药、重复收费、串换药品、将不属于医保范围的医药费用纳入医保等违法违规使用医保基金的行为。



患者自述截图
通过两个月的分析,2023年7月,这位患者家属基于统计模型分析出的结果向国家医保局举报:芜湖市第二人民医院医务人员至少骗取、违规使用医保基金95861.93元-103681.93元。
2023年8月,安徽省医保局与芜湖市医保局对芜湖二院开展了检查。
患者家属还表示:“2023年8月10日,安徽省医保局和芜湖市医保局执法检查组约见我和亲属,通报初步调查结果,对我举报的多项问题予以认可,但表示查处情况与我列举的明细有差异。我表示因为非医保专业人士,尊重工作组的调查,但对一些具体细节持保留意见。”
2023年9月25日,芜湖市医疗保障基金监管事务中心向患者家属送达了《芜湖市医疗保障局基金监管线索处理结果告知书》,明确“医保部门追回186914.7元医保基金”,同时要求芜湖二院退还31287.29元患者自付费用。
芜湖市第二人民医院向记者回复,根据医保局向医院下发的红头文件,医保局发现医院存在未严格掌握康复项目、精神诊疗的适应证,未按要求记录治疗部位次数,重复收取起付线等问题。
对于上述行为是否被定性为骗保,芜湖市第二人民医院表示,还需要相关部门裁定。
《医疗保障基金使用监督管理条例》对定点医药机构骗保有明确处罚。《条例》第四十条规定:定点医药机构骗取医疗保障基金支出的,由医疗保障行政部门责令退回,处骗取金额2倍以上5倍以下的罚款;责令定点医药机构暂停相关责任部门6个月以上1年以下涉及医疗保障基金使用的医药服务,直至由医疗保障经办机构解除服务协议;有执业资格的,由有关主管部门依法吊销执业资格。
-

ABC涉事产品仍在出售
近日,“卫生巾实际长度与标示长度不一”“偷工减料”一事引起广泛关注。
2024-11-22
-

老虎进村,90多岁村民称第一次听说,专家:伤人老虎或来自俄罗斯
11月18日,黑龙江省勃利县吉兴乡长太村发生一起老虎伤人事件,引发广泛关注。
2024-11-20
-

游客夜爬大牯牛山纵火烧山?当地已成立调查组
近日,一段“游客夜爬大牯牛山纵火烧山”的视频引发关注。
2024-11-19
-

一年盗水5千余吨,央视起底“免费洗车”背后的门道
《财经调查》记者在各地走访调查后发现,许多共享洗车场没有配备应有的循环水设备,反而将一次性洗车废水直接排入地下管网。更有一些洗车场为了获取廉价水源动起了歪脑筋。
2024-11-18








